
午前8:30~11:30
午後13:30~16:30


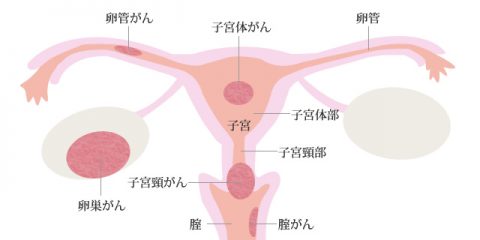
子宮体部にできる子宮がんです。子宮頸部の頭側に連なる球状の部位を子宮体部と呼び、その部位の子宮内膜から生じるがんを子宮体がんと言います。
子宮頸がんとは、転移の分布の違いで区別しています。
子宮内膜に発生したがんは次第に外側の筋層に浸潤し、さらに子宮頸部や卵管・卵巣に及びます。
また、骨盤内や大動脈周囲のリンパ節に転移が起こりやすく、さらに進行すると、腹膜・腸・肺・肝臓・骨などに転移し、全身に及ぶこともあります。
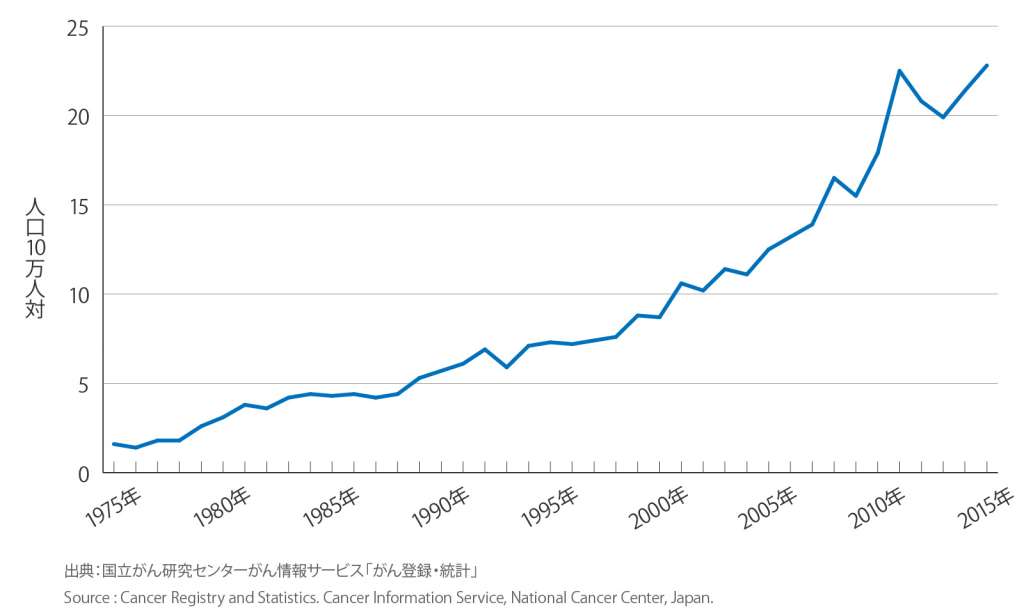
人口10万人あたりの罹患率をみますと子宮体がんが年々増加しているのが分かります。
子宮体がんでは、比較的初期のうちから不正出血が起こります。したがって「月経以外におかしな出血が長く続く」「閉経後に不正出血がある」といった場合には注意が必要です。その他、水っぽいおりものや血液の混じったおりものが見られることもあります。
子宮体がんの発生には、エストロゲンという女性ホルモンによる子宮内膜への刺激作用が関与しています。
卵巣から分泌されるエストロゲンは、排卵後の卵巣や胎盤から分泌されるプロゲステロンという女性ホルモンとともに月経・妊娠・出産をコントロールしています。
しかし、何らかの理由でプロゲステロンが分泌されずエストロゲンが単独で分泌される期間が続くと、子宮体がんのリスクが高くなると考えられます。
以下のような方はプロゲステロンが分泌される機会が少ないため、子宮がんのリスクは高まります。
内診やエコー検査の結果、子宮体がんが疑われた場合、精密検査を行います。
どのような検査を行うかは、問診・内診(細胞診)の結果によりますが、以下のような検査があります。
※CT、MRI検査は予約制のため、受診日当日に検査ができない場合、後日の検査になる可能性があります。これらの検査結果によって症状を特定し、治療方法(手術など)を決めていきます。
子宮体がんの手術療法には開腹手術と腹腔鏡下手術があります。当院では開腹手術はもとより腹腔鏡下手術を数多く手がけています。
腹腔鏡下手術とは腹腔鏡と呼ばれる直径0.5~1cmほどの長い棒状のカメラを用いた手術です。
腹部に0.5~1cmほどの穴を1~4カ所開けて、炭酸ガスでおなかを膨らませてから腹腔鏡を挿入し、腹部内部(腹腔)の様子をテレビモニターで確認しながら、鉗子(かんし)といわれる特殊な細い器具を使って手術を行います。
腹腔鏡下手術は、開腹手術と比べて体を傷つけることが少なく、回復が早いなどさまざまなメリットがあります。
多くの子宮体がんの症例では、リンパ節転移が広汎に起こり得るという特長があるため、子宮全摘術に加え、他臓器への転移を予防するために骨盤内や腹部大動脈などのリンパ節郭清(切除)を行います。
子宮周囲のリンパ節は腎臓の動脈付近にまで達するほど広がっているため、開腹手術の場合、リンパ節郭清を行うと下腹部からみぞおちに達するまでの長大な切開が必要となり、術創が非常に大きく体への負担もかかります。
大きな切開は術後の痛み、回復の遅れ、癒着による腸閉塞のリスクを伴うため、当院では積極的に腹腔鏡下手術を採用し、後腹膜(腹側部からの)アプローチによるリンパ節郭清を導入しました。
これにより痛みの大幅な軽減、歩行・食事開始までの期間の短縮、出血量の軽減が可能になります。
腹腔鏡は容易に体腔深部を観察でき、また映像を拡大して手術できるためリンパ節郭清も開腹手術を上回る精度で行えます。
リンパ節は体の深い位置にあるため開腹手術を行うと、かなり大きな傷になってしまいますが、後腹膜(腹側部)からのアプローチにより簡単に患部・摘出部位に到達できます。
腹腔鏡などを挿入するための数箇所の小さな傷のみですので、傷痕が目立たず、治療後の回復も早いのが特徴です。
大きな切開は術後の痛み、回復の遅れ、癒着による腸閉塞を伴うため、積極的に腹腔鏡下手術を導入しています。
これにより痛みの大幅な軽減、歩行開始食事開始までの期間の短縮、出血量の軽減が可能です。
腹腔鏡は容易に体腔深部を観察でき、また映像を拡大して手術を行うため郭清の精度も開腹を上回るものです。
子宮体がんの進行例では術後の再発予防のために、化学療法や放射線療法を施行します。
これらは手術による体のダメージが軽減してから施行するので、短期間で回復が望める腹腔鏡下手術はより有用だと考えられます。
一般的な合併症としてリンパ節郭清によるリンパ浮腫・リンパのう腫が挙げられます。
倉敷成人病センターでは医師、看護師、理学療法士が連携して合併症の予防や治療に対応しています。
当院の2009年4月から2013年9月までの手術症例を元に、がんの進行度別に子宮体がんの術後3年の無再発率・生存率データを示しています。
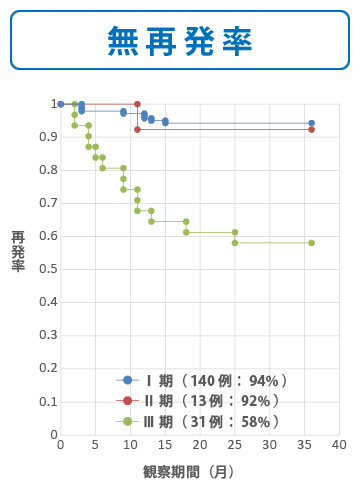
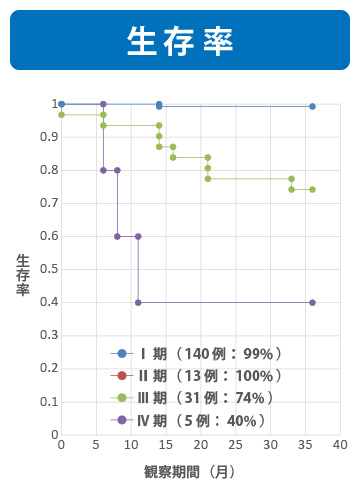
倉敷成人病センターの子宮体がんの治療成績は、I期99%、Ⅱ期100%、Ⅲ期74% 、Ⅳ期40%と予想を上回るすばらしい治療成績(生存率)がでております。
私どもは1998年から1000例を超える悪性症例に関して、腹腔鏡下後腹膜リンパ節郭清をおこなっており、常に安全な手術を心がけてきました。またこの期間に得られた信頼度の高い生存率データも持っています。
当院の技術は国内はもちろん海外でも広く認められており、患者さんにも安心して手術を受けていただくことができます。
| 手術方法 | 入院期間 | 費用の目安 |
|---|---|---|
| 腹腔鏡下手術 | 7~9日 | 47万円 |
| 開腹手術 | 14日 | 45万円 |
※掲載費用は健康保険利用の自己負担3割の方の金額となります(2024年6月現在)
※上記の表は概算であり、個人の疾患等により期間及び費用は変動します。
※悪性腫瘍はステージやグレードにより手術領域が変わるため費用に差があります。
※高額療養費制度を利用していただけますので、平均的な所得の人であれば、自己負担額は約8万円程度で、それ以上はかかりません(保険適用外の費用は除く)
※保険適用の手術を受けられる方は限度額認定証の事前申請をおすすめいたします。
倉敷成人病センター婦人科は、「婦人科悪性腫瘍の腹腔鏡下手術を確立させたパイオニア」とも言われる安藤正明をはじめ、日本産科婦人科内視鏡学会の技術認定医、日本婦人科腫瘍学会専門医が多数在籍しています。
また、開腹手術よりも傷口が小さいことで患者さんの負担が少なくて済む腹腔鏡下手術を可能な限り提案しており、近年注目を浴びている内視鏡手術支援ロボット「ダビンチ」をいち早く導入し、婦人科の腹腔鏡下手術数では国内でもトップクラスの症例数(2024年実績:1,477例)があります。そのため、全国から多くの医師の見学者が集い、書籍やテレビなどのメディアでも多数取り上げられています。


理事長
婦人科 主任部長
ロボット先端手術センター センター長
安藤 正明