
午前8:30~11:30
午後13:30~16:30


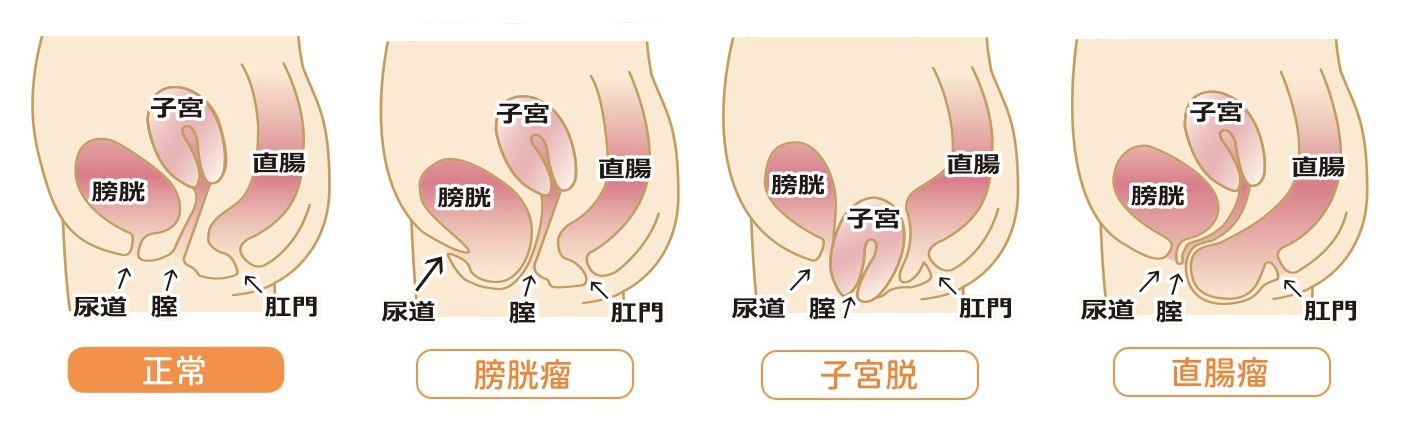
50代以上の3割の女性が骨盤底に障害があるといわれています。
骨盤底は、膀胱・子宮・直腸などを下から支える筋肉などからできる組織です。骨盤底が緩むことで「尿失禁」「骨盤臓器脱」といった症状が起こります。
骨盤底の障害は、必ずしも老化が引き起こすものではありません。経腟分娩の回数、体重増加(BMIが25以上)、喫煙、運動不足、慢性便秘症などがリスクとして挙げられます。
骨盤臓器脱の症状は午後になると現れることが多いため、当院では、毎週月・火曜の午後「女性のための骨盤底外来」を開設しています。医師、看護師、理学療法士らでチームをつくり、症状に悩む女性をサポートしています。
骨盤底の障害は、減量が改善への第一歩です。また骨盤底筋体操による筋力強化も有効です。
その他、マジックテープでおなかを抑えるサポーターや腟に専用リングを入れるなど、症状と患者さんの希望に合わせた治療を行っています。
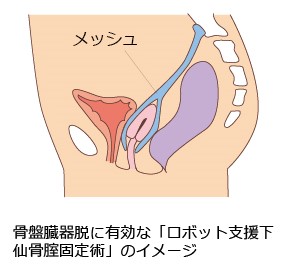
骨盤臓器脱では「ロボット支援下仙骨腟固定術」を行います。
下腹部に1cm前後の穴を4カ所開け、アプローチする術式です。医療用メッシュを腟の前後に挿入して、子宮摘出部に縫い合わせ、そのメッシュを仙骨に固定します。
手術は、全身麻酔で手術時間は3時間ほど。入院期間は5日〜1週間です。
手術後は、再発防止のためにも、専門の女性理学療法士がマンツーマンで骨盤底筋体操の指導を行います。
月に1回程度のリハビリで、継続期間は6カ月を目標としたプログラムです。一般的に効果を実感するまでには、3カ月以上の継続が必要とされます。腟圧計・超音波検査等を用いて成果を「見える化」し、患者さんの充実度・満足度をアップさせ、楽しく継続していただくようすすめています。

当院では、女性のための電話・メール相談を行っており、尿漏れや骨盤臓器脱に関する専用ダイヤルを設けています。
気になる症状があれば、ひとりで悩まずお気軽にご相談ください。

泌尿器科 部長
黒田 まゆら