
午前8:30~11:30
午後13:30~16:30


2025/10/10

当院では、妊婦さんの痛みや不安を軽減し、安心してお産に臨めるよう、産科麻酔のトレーニングを受けた麻酔科専門医と、麻酔科資格をもつ産婦人科医、経験豊富な助産師が連携し、24時間365日の無痛分娩を行っています。
無痛分娩には、別途費用(5万円)が必要となります。
ご希望の方には説明後にご了承いただいた上で、計画を立案いたしますので、詳細は産科外来スタッフへお尋ねください。
2018年に世界保健機関(WHO)より「健康な産婦が産痛緩和を求めた場合には、産婦の好みに合わせて、硬膜外麻酔の使用が推奨される。」と発表されており、当院では希望される方には可能な限り無痛分娩を行っています。
お産の痛みに不安がある方、前回の出産の痛みがトラウマで次のお産に迷いがある方など、お産の選択肢のひとつとしてお気軽にご相談ください。
なお、医学的に必要がある場合としては、精神的ストレスを避けたい場合、急激な血圧の変動が特に好ましくない母体疾患(妊娠高血圧症候群や心臓手術の術後)の場合です。
無痛分娩は、痛みが緩和される、気持ちに余裕をもって出産に臨める、疲労が少なく回復が早いなどのメリットに加え、麻酔によって産道がやわらかくなることで赤ちゃんへの負担も軽減できるとされています。
赤ちゃんに関しては、硬膜外麻酔である場合のデメリットはありません。分娩経過への影響として分娩時間が長くなったり、吸引鉗子分娩が増加するとされていますが、帝王切開が増えるということはありません。
| 母体 | 分娩経過 | 胎児 | |
|---|---|---|---|
| メリット | 痛みの緩和 | 軟産道の弛緩 | 通常の分娩と変わらない |
| 産後疲労の軽減 | |||
| デメリット | 麻酔の副作用(血圧低下・発熱など) | 分娩時間の延長、吸引鉗子分娩になる場合がある |
当院では、無痛分娩を希望される患者さんの要望に応えられるよう、硬膜外麻酔法および経静脈的鎮痛法を用いて、無痛分娩を行っています。
分娩を行う上で、おなかの張りや赤ちゃんが移動する感覚、いきむタイミングはとても重要なため、麻酔の量を調整し、ある程度の感覚が残るようにしています(※麻酔の効果は個人差があります)
当院では、7割程度の痛みを取り除くことを目標に、麻酔薬をコントロールしています。具体的なイメージとしては、スマホを操作して誰かと連絡できる程度まで痛みを減らします。
おなかが張っている感覚は保たれるため、ご自身のタイミングでいきむことが可能です。運動を支配する神経を麻痺させない程度にこまめに麻酔薬を調整しながら行います。
眠る麻酔ではないため、生まれてすぐの赤ちゃんを抱っこすることも可能です。
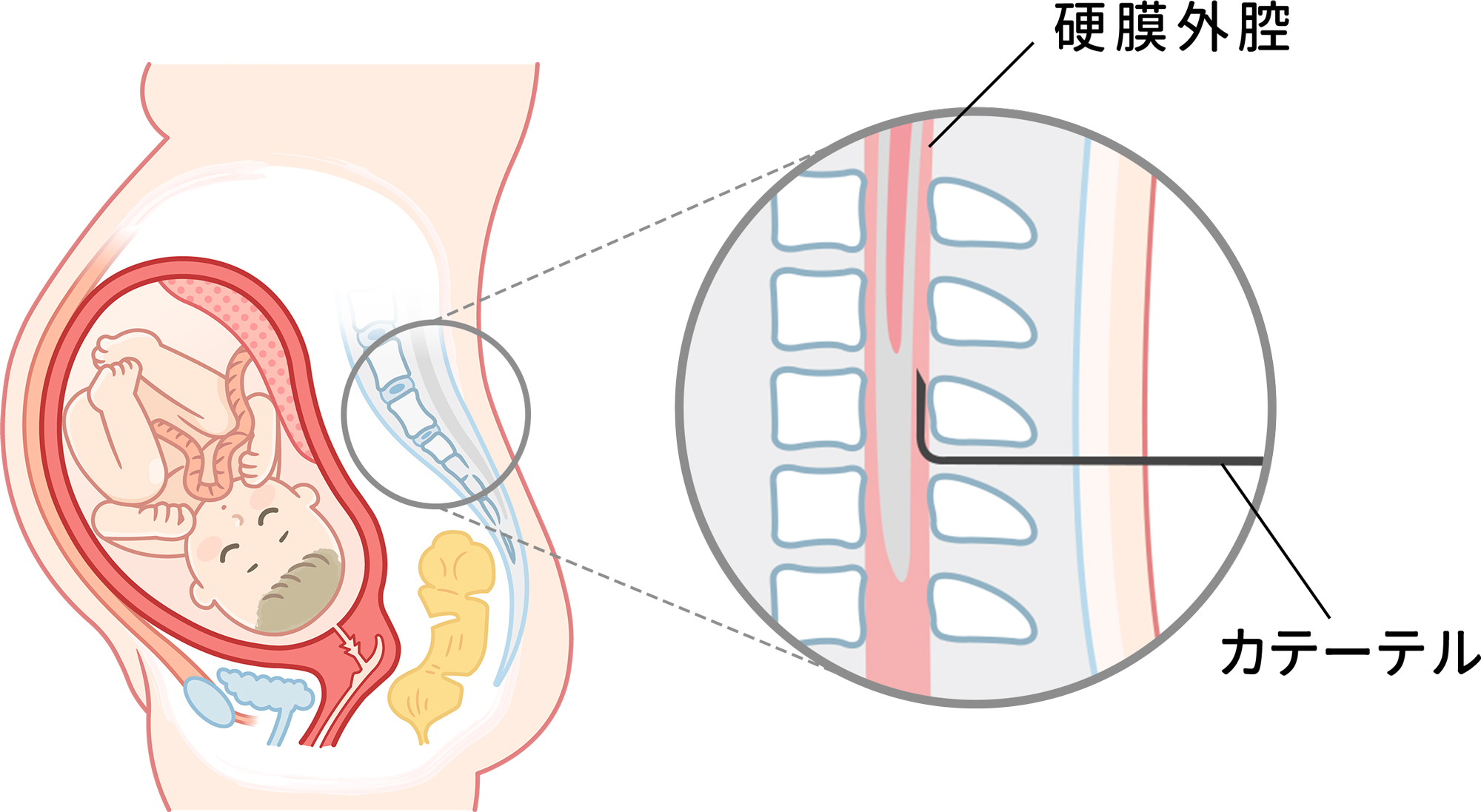
腰からカテーテル(細い管)を挿入し、硬膜外腔に薬を注入します。
薬は局所麻酔薬と麻薬性鎮痛薬を使用して、痛みを和らげます。また、痛みが強いときには薬を追加します。
お産の痛みには、陣痛と産道が広がるためにおこる子宮頚管の拡張、腟と外陰部の圧迫と裂傷に伴う痛みがあります。
この硬膜外麻酔法は、お産のために必要な子宮の収縮に伴う陣痛を残し、産道の拡張に伴っておこる痛みのみを取り除きます。
痛み止めとして使用する局所麻酔薬・少量の麻薬性鎮痛薬は、胎児および母体に対して、その影響は無視できるほど小さいことが確認されています。
※麻酔は細心の注意を払って行いますが、まれに脊髄に膿腫や血腫が起こる重篤な合併症の危険性があります。その場合は適切な処置を行います。
※その他、予測される合併症は同意書で説明させていただきます。
硬膜外麻酔法と同様の麻薬性鎮痛薬を点滴から投与します。
血液検査結果や背中(背骨)の状態により硬膜外麻酔を行えない患者さんや、休日夜間などですぐに硬膜外カテーテル挿入が困難な場合に行います。
点滴ルート確保後、すぐに開始することができる利点があります。
胎児および母体の呼吸抑制が起こることがあるため、酸素飽和度や呼吸回数を定期的に評価する必要があります。また産まれた赤ちゃんへの影響を考え、子宮口が全開大となった時点で投与は中止します。
無痛分娩時の硬膜外麻酔は、10年以上の経験をもつベテランの麻酔科専門医が担当しています。
硬膜外麻酔には高度な手技が求められます。硬膜外腔に薬液を正確に注入することはもとより、合併症等、緊急事態への迅速な対応も不可欠です。
当院の麻酔科は年間8,000件を超える手術を支えており、多くの専門医を擁する充実した体制のもと、安心・安全な麻酔管理に努めています。
経験豊富な麻酔科医の技術に加え、確かな症例実績も当院の強みです。当院の硬膜外麻酔症例数は、医療圏内(県南西部)最多の年間2,184件で、全体の過半を占めています(R4年度NDBオープンデータ参考)。
無痛分娩を行っている間は、妊婦さんは助産師と過ごす時間が最も長くなり、質の高い無痛分娩には助産師の経験や知識が必要不可欠です。
当院では直近年間300件を超える無痛分娩を行っており、十分な症例数があります。また、最新の知識を正しく取り入れるために、JALA(無痛分娩関係学会・団体連絡協議会)が定める講習会を助産師21名(55名中)が修了しており、知識も豊富です(2024年10月時点)。
日々研鑽に努め、妊婦さんが安心して出産に臨めるよう寄り添い、サポートさせていただきます。
たとえ麻酔が効果的であった場合にも、分娩進行に伴い突発痛と呼ばれる強い痛みが出現します。分娩進行を予測するためには周産期の技能が必要であり、痛みの管理を行うには麻酔科の知識が必要となります。
当院の無痛分娩では、この麻酔科標榜医の資格を持った周産期専門医が病棟で分娩管理を行っていることも特徴です。
医師より無痛分娩についてご説明します。その後、同意書をお渡ししますので、入院の際にご持参ください。
入院日は医師とご相談の上、決定します。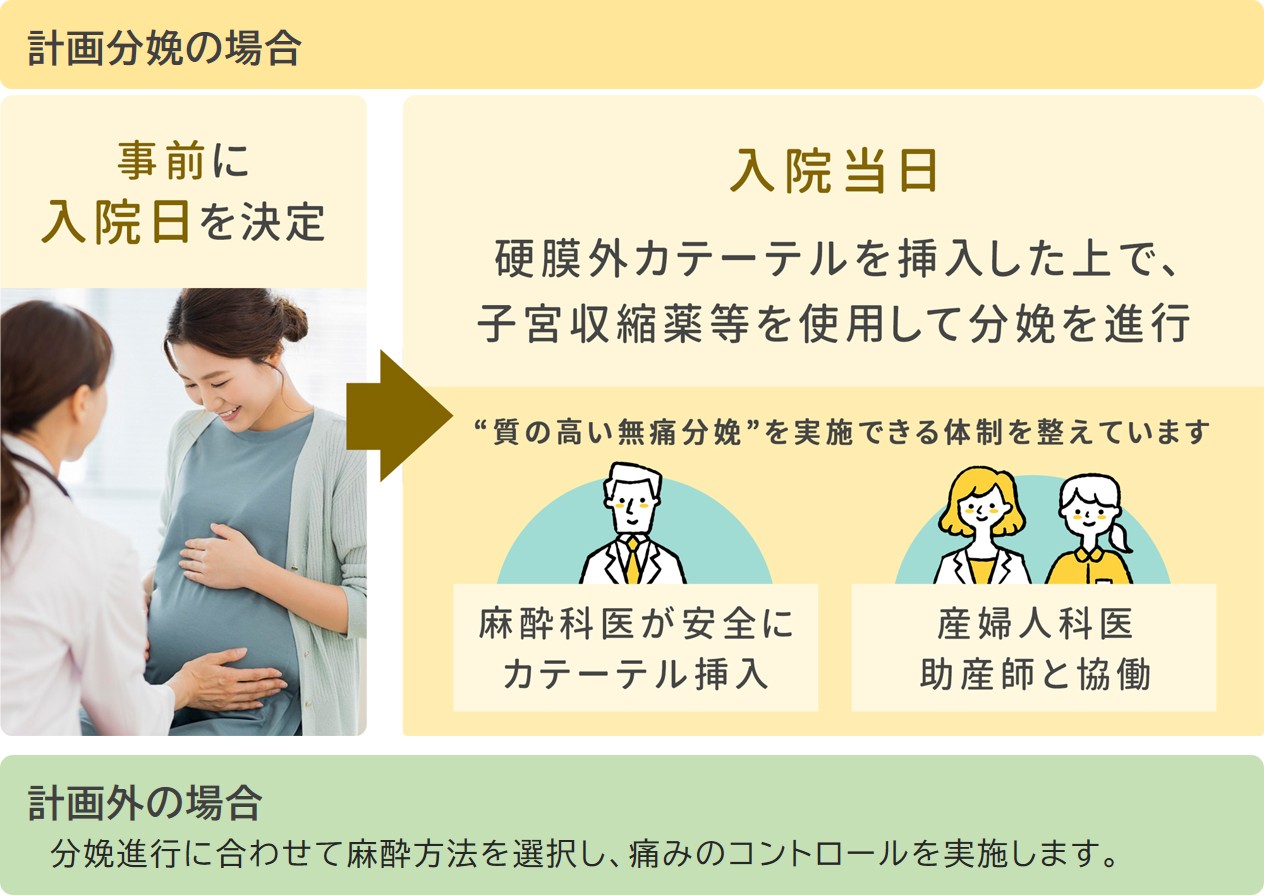
入院後のスケジュールについては下記をご覧ください。
| 2023年度 | 2024年度 | 2025年度 | |
|---|---|---|---|
| 分娩総数 | 1,317 | 1,310 | 1,462 |
| 選択的帝王切開 | 157 | 170 | 193 |
| 緊急帝王切開 | 101 | 126 | 119 |
| 無痛分娩 | 233 | 341 | 616 |
| 無痛分娩割合 | 20.1% | 29.9% | 48.5% |
JALAは、日本における安全な無痛分娩の提供のために必要な情報の共有・体制を整備し、妊産婦の自己決定権を尊重した安全な無痛分娩と質の向上を実現することを目的に、日本産科婦人科学会や日本産科麻酔学会をはじめとする関係学会・団体によって2018年7月6日に発足しました。
採血など事前準備が必要となるので、35週頃までにはお知らせください。分娩計画日に他の患者さんがいた場合には先着順になりますので、できるだけ早くお知らせいただきますようお願いします。
硬膜外カテーテルが挿入されている場合は、妊婦さん自身が希望された時から開始します。そうでない場合には、妊婦さん自身が耐えがたい痛みを感じたときに、できるだけ速やかに硬膜外カテーテルを挿入し、合併症がないことを確認次第、麻酔を開始します。
投与する麻酔薬やカテーテル先端の留置位置によって異なりますが、おおむね30分で効果が現れてきます。
あります。無痛分娩で麻酔を行うことで、子宮収縮の間隔が延長して微弱陣痛になるため、必要に応じて陣痛促進剤を投与し対応します。また、いきむ力が弱くなるため、子宮口が全部開いた後に時間を要することがあります。
当院では逆子の場合には、妊婦さんが希望され、医学的に可能であれば「胎児外回転術」を行います。幸い逆子が治った場合には、無痛分娩を選択することは可能です。
ただし逆子のままの場合は、経腟分娩は行っていませんので、選択的帝王切開による分娩となります。
経腟分娩可能な場合でも、お母さんや赤ちゃんの状態が悪化している場合は帝王切開となるため、無痛分娩は行いません。
麻酔をしながらの分娩は通常の分娩よりもリスクが増えるため、安全管理が重要なポイントです。医療関係者でない方が信頼性の高い情報を得るには、JALA(無痛分娩関係学会・団体連絡協議会)の登録情報が最もおすすめです。
この登録情報には、症例数はもちろん、麻酔を行う医師が麻酔科の資格を持っているか、助産師・看護師がどのような資格を持っているか、どのような麻酔方法を行っているか、事故が起こった場合の対処方法など詳しい情報が掲載されています。それらをよく読み、比較検討していただくことをおすすめします。

周産期センター センター長
大橋 昌尚