


午前8:30~11:30
午後13:30~16:30


2025/12/01
体が不自由になった方々に対して、各個人の能力を調べ(身体機能、心理面、リスク等)適切な治療法や目標を設定し、運動療法※1や物理療法※2、ADL訓練※3を実施し機能回復を図り在宅生活が円滑に送れるよう支援することです。

リウマチや変形性関節症が原因で膝や股関節に障害のある方に対する人工関節置換術後の理学療法を行っています。
手術前の状態評価を行い予想される問題の把握に努め、手術後の運動機能を想定した日常生活指導を行います。手術後翌日から早期の理学療法を行い、迅速な回復を目指します。
また、腰痛や頸部痛を生じる脊柱の疾患に対して、手術後の理学療法、運動指導、姿勢指導、日常生活指導なども行っています。腰痛や頚部痛のリハビリテーションとして、マッケンジー法を導入しています。


リウマチ専門医の指導のもと、関節痛の改善のため温熱療法や運動療法の指導を行い、機能の維持や改善を図ります。
運動療法の指導の中で、リウマチの患者さんに対して当院独自の「リウマチ体操」の指導を行い、関節保護を目的とした体の使い方を覚えていただけるように努めています。
またリウマチの理解を深めていただくために患者さんを対象とした「リウマチ教室」に各科専門医、その他の職種とともに講師として参加しています。
生まれつきや生まれてからの病気・事故などによる運動発達の遅れや運動の障害のある子どもを対象としています。
子どもの運動機能に合わせて、遊びや生活に則した活動の中で支援しています。
ご家庭や学校など生活の中で支援が行えるようADL(日常生活動作)の指導や家族指導を行っています。
他部門と連携して補装具のアドバイスなども行っています。


慢性疾患である糖尿病は自己コントロールが大切です。特に食事療法と運動療法は、車の車輪のようにどちらもうまく働かなければ維持していくことが困難となります。
糖尿病患者さんには必要に応じて個別指導を行い、病状の改善・維持のための援助を行っています。また当院で行われている「糖尿病教室」にて運動療法の必要性、具体的な方法などについて指導を行っています。

婦人科や乳腺外科の手術後にみられるリンパ浮腫治療を対象に、リンパドレナージや圧迫療法を実施しています。
当院では手術後から病棟看護師と連携しスキンケア指導を中心としたセルフケア指導を行うとともに、リンパ浮腫患者さんに対して複合的治療を外来診療にて行っています。
リンパ浮腫の改善を目標に、ご自宅でもセルフリンパドレナージ(自己によるマッサージ)や圧迫療法((自己によるバンテージや弾性着衣の装着)が行えるように治療やセルフケア指導を実施しています。また、弾性着衣(スリーブ・ストッキング)の採寸・紹介なども併せて行っています。
がんの治療の過程ではさまざまな問題が生じます。痛みや体力低下、治療中の安静による筋力低下や歩行困難などが生じることがあります。こうしたさまざまな問題に対して、患者さんに寄り添いながら理学療法を実施していきます。
痛みに対しては苦痛を和らげるようマッサージや、筋力や体力の低下に対しては維持・改善を図る運動などを行います。また、日常生活に必要な立つ、歩くなどの動作練習も行います。
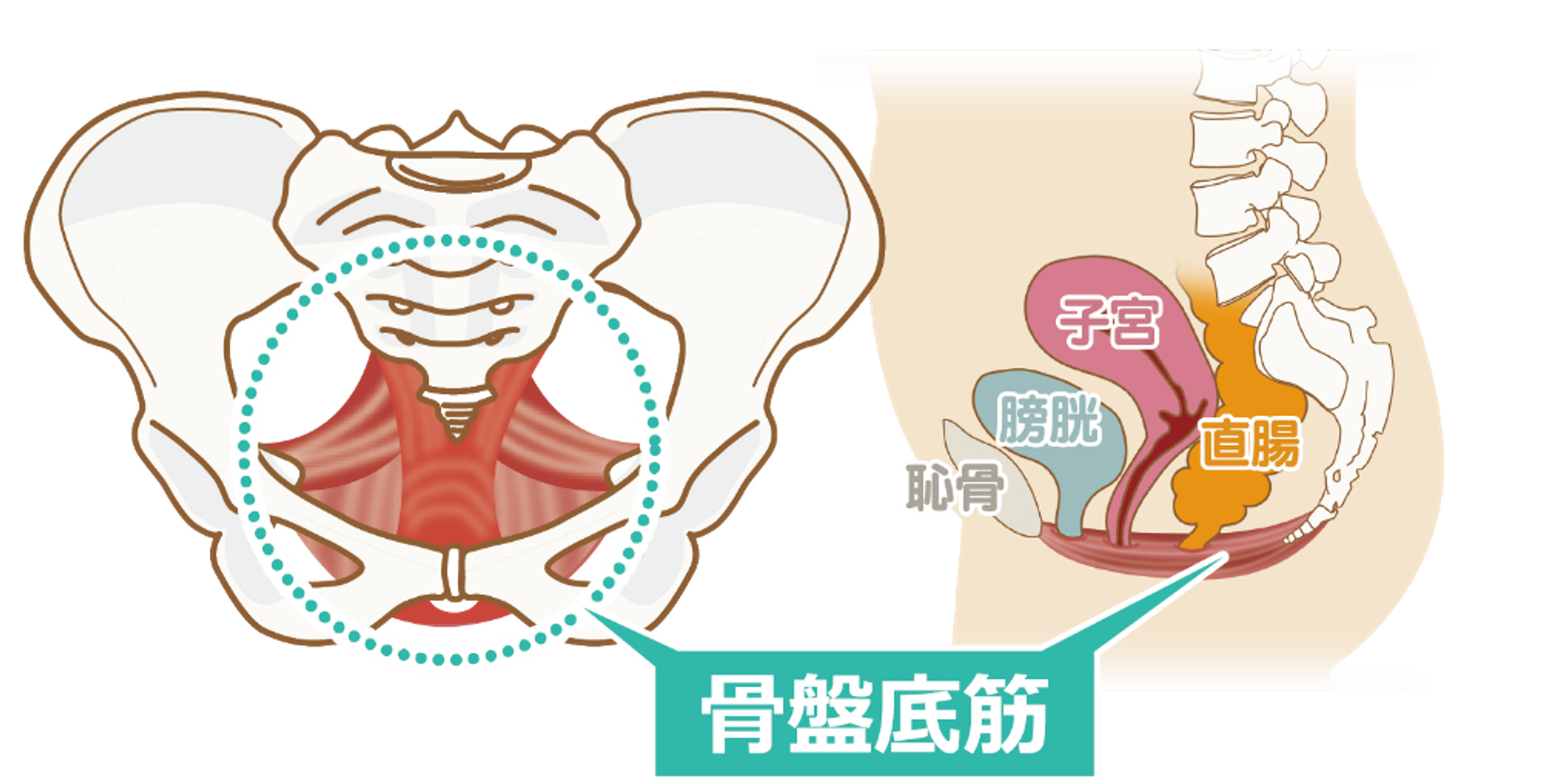
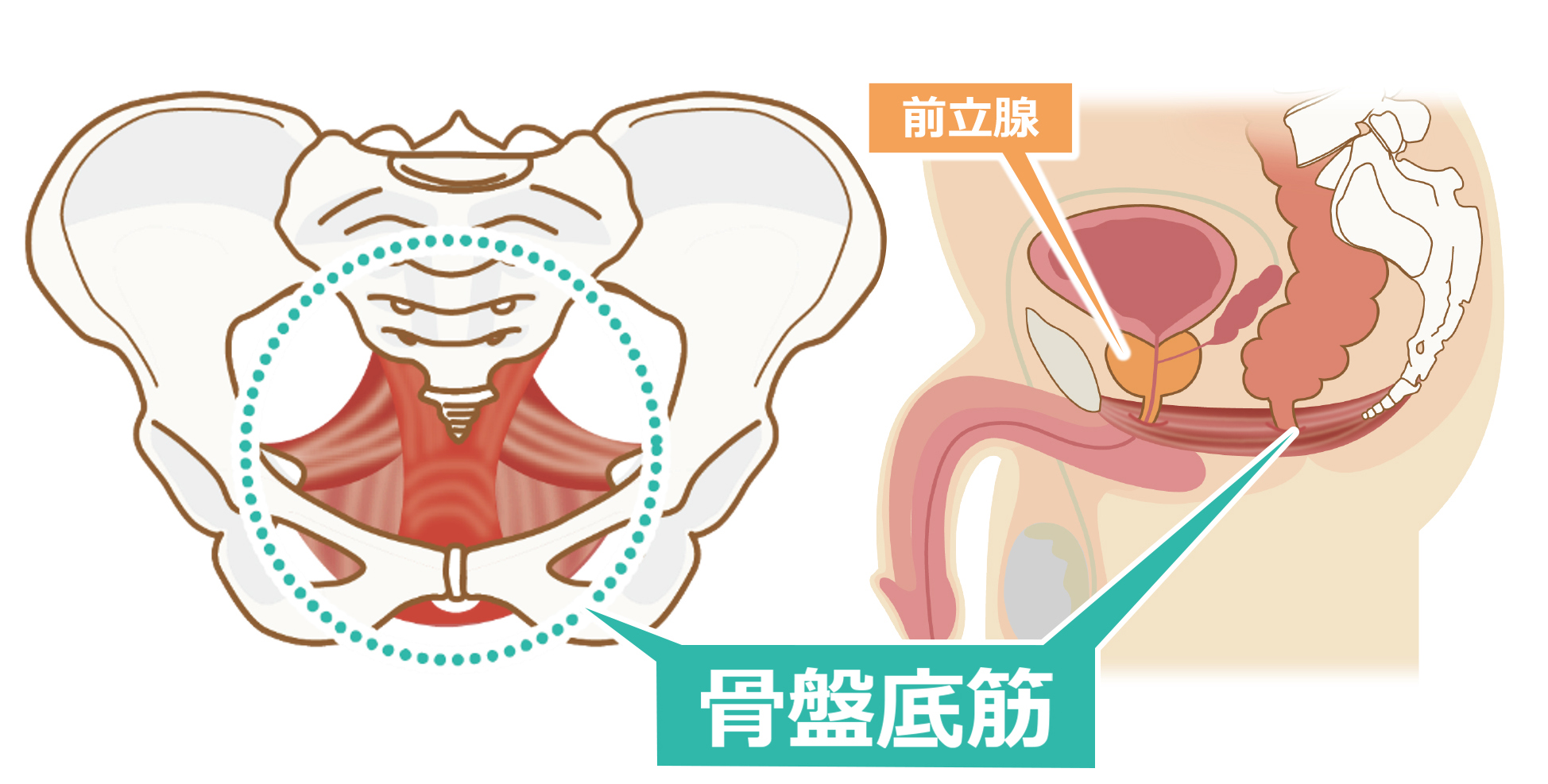
骨盤底筋運動は骨盤の底にある骨盤底筋群という筋肉を鍛えることで、尿失禁などの症状を軽減することを目的とした運動になります。
尿失禁は、男性では前立腺がんの術後、女性では骨盤臓器脱の術後や妊娠・出産・加齢により起こるといわれています。
「尿漏れの不安があって、外出ができない」「失禁の匂いが気になる」「相談ができる場所がなくて困る」などの声を実際に聞くことがあります。
当院では泌尿器科の医師を中心に医師・看護師・管理栄養士・理学療法士がチームとなり尿失禁の改善を図るために取り組んでいます。理学療法士はチームの中では骨盤底筋リハビリテーションの個別指導を行っています。
理学療法士による骨盤底筋のリハビリテーションはまだ周知されておらず、受けられる施設は全国的にも少ないです。骨盤底筋運動は専門的な知識を持った理学療法士を中心に、体操が定着できるように骨盤底筋リハビリテーションを実施します。
骨盤底筋リハビリテーションを受けるには医師の診察が必要です。当院「泌尿器科」にお気軽にご相談ください。